- 1. Il peso globale del cancro cervicale e le sfide dello screening
Il cancro cervicale rimane una delle principali sfide globali per la salute pubblica, nonostante sia in gran parte prevenibile grazie a screening efficaci e interventi precoci. Secondo l'Organizzazione Mondiale della Sanità (OMS), nel 2022 si sono registrati circa 662.000 nuovi casi e 349.000 decessi in tutto il mondo, il che lo rende il quarto tumore più comune e la quarta causa principale di mortalità per cancro tra le donne. Il peso della malattia è sproporzionatamente concentrato nei paesi a basso e medio reddito (LMIC), dove i tassi di incidenza e mortalità sono significativamente più elevati rispetto ai paesi ad alto reddito. Ciò è dovuto principalmente alla mancanza di programmi di screening di alta qualità e di un'efficace individuazione e trattamento delle lesioni precancerose, aggravata da:
-Infrastruttura di screening assente o inadeguataMancanza di servizi di screening accessibili e di qualità garantita.
-Vincoli di risorse: Infrastrutture di laboratorio limitate, logistica della catena del freddo e fornitura di energia elettrica affidabile.
-Carenza di manodopera: Mancanza di personale di laboratorio e clinico qualificato.
-Ritardi e perdita al follow-up: Tempo di latenza tra la raccolta del campione e la disponibilità dei risultati, che porta a ritardi nella gestione clinica o alla perdita dei pazienti al follow-up[1].
2. Eziologia e basi molecolari della carcinogenesi cervicale
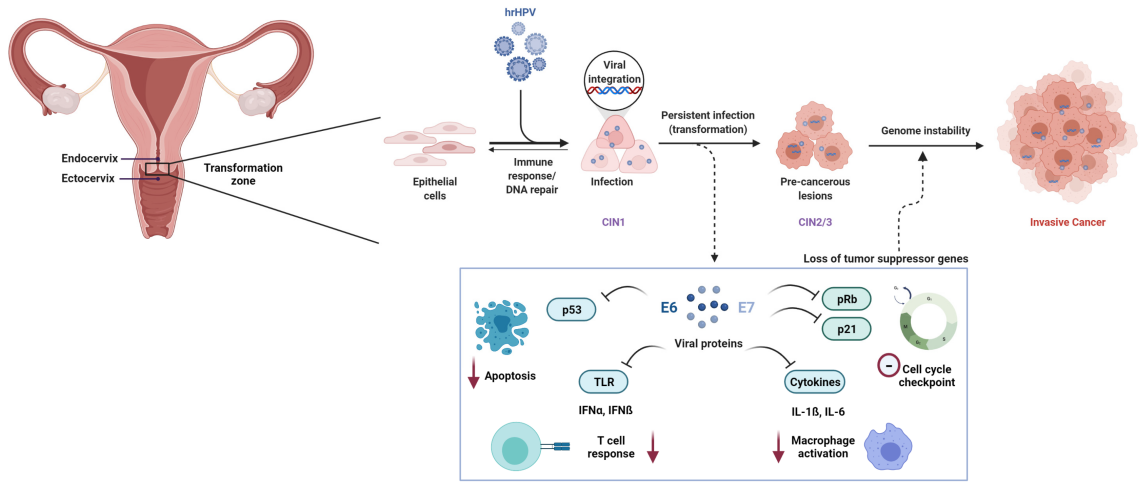
L'infezione persistente da papillomavirus umano ad alto rischio (HR-HPV) è una causa necessaria del cancro cervicale. Tra gli oltre 200 genotipi di HPV identificati, almeno12 tipisono stati classificati come cancerogeni (Gruppo 1) dall'Agenzia internazionale per la ricerca sul cancro (IARC).

A livello molecolare, la carcinogenesi mediata dall'HPV è guidata principalmente dalle oncoproteine virali E6 ed E7. L'E6 promuove la degradazione della proteina oncosoppressore p53, mentre l'E7 inattiva funzionalmente la proteina del retinoblastoma (Rb), causando una disregolazione del ciclo cellulare e la trasformazione maligna.
3.Strategie di screening raccomandate dall'OMS
L'Organizzazione Mondiale della Sanità raccomanda il test dell'acido nucleico del papillomavirus umano (HPV) (NAT) come metodo di screening primario preferenziale per la prevenzione del cancro cervicale.
Popolazione generale:NAT basati sul DNA o sull'mRNA dell'HPV
Donne che vivono con l'HIV:Test NAT basati sul DNA dell'HPV
Intervalli di screening:
Donne di età compresa tra 30 e 65 anni: ogni 5-10 anni
Donne che vivono con l'HIV: ogni 3-5 anni
Rispetto ai metodi basati sulla citologia, il test HPV dimostramaggiore sensibilitàe fornisceun valore predittivo negativo superiore, consentendo intervalli di screening più lunghi e più convenienti in termini di costi.
4.Profilo del prodotto target dell'OMS per i test di screening dell'HPV
L'OMS ha sviluppato unProfilo del prodotto target (TPP)per i test di screening dell'HPV destinati all'uso in contesti decentralizzati e con risorse limitate.[1]
Le caratteristiche principali includono:
- Compatibilità con campioni raccolti autonomamente
- Rilevamento di molteplici genotipi di HPV ad alto rischio (≥12 tipi)
- Esecuzione da parte di personale non qualificato in laboratorio
- Risultati disponibili in un'unica visita clinica
Questi criteri supportano i test point-of-care e le strategie di "screening e trattamento".
5.Una piattaforma completamente automatizzata per il rilevamento dell'HPV ad alto rischio
Il sistema AIO800 di Macro & Micro-Test fornisceun flusso di lavoro completamente automatizzato "dal campione alla risposta"Integrazione dell'estrazione, dell'amplificazione e del rilevamento degli acidi nucleici in linea con le strategie di screening raccomandate dall'OMS.

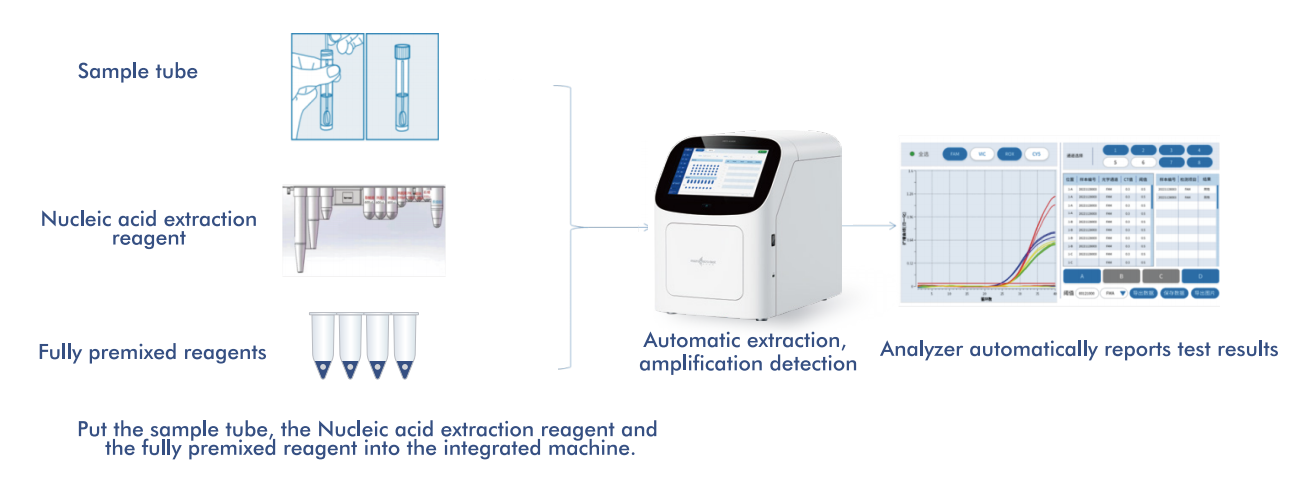
5.1 Flusso di lavoro automatizzato dal campione alla risposta
La piattaforma integra l'estrazione, l'amplificazione e il rilevamento degli acidi nucleici in un unico sistema chiuso, che richiede un intervento minimo da parte dell'operatore. Questa progettazione:
- -Riduce la dipendenza da personale di laboratorio specializzato
- -Riduce al minimo la variabilità del processo e il rischio di contaminazione
- - Consente l'implementazione in contesti sanitari decentrati
Al contempo, la sua capacità di elaborazione consente l'applicazione in laboratori centralizzati, facilitando programmi di screening su larga scala.
5.2 Ampia copertura della genotipizzazione
Il sistema rileva 14 tipi di HPV ad alto rischio, inclusi tutti i 12 tipi cancerogeni classificati dall'IARC (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 e 59), nonché HPV66 e HPV68.
In particolare, forniscegenotipizzazione specifica del tiporisultati che consentono la stratificazione del rischio e una gestione clinica più precisa.
5.3 Sensibilità analitica e implicazioni cliniche
Con un limite di rilevamento di 300 copie/mL, il sistema è in grado di identificare infezioni da HPV di basso livello che contribuiscono a:
- -Rilevamento precoce di infezioni clinicamente rilevanti
- -Miglioramento del valore predittivo negativo
- -Supporto per intervalli di screening prolungati
5.4 Supporto per l'autocampionamento
La piattaforma è compatibile con entrambicampioni di tampone cervicale e campioni di urina auto-raccoltiIn linea con le raccomandazioni dell'OMS per affrontare i principali ostacoli all'adesione allo screening, tra cui:
- -Accesso limitato alle strutture sanitarie
- - Vincoli socioculturali
Data di pubblicazione: 27 marzo 2026
