Alla fine del 1995, l'Organizzazione Mondiale della Sanità (OMS) ha designato il 24 marzo come Giornata Mondiale della Tubercolosi.
1. Comprendere la tubercolosi
La tubercolosi (TB) è una malattia cronica debilitante, detta anche "consunzione". È una malattia debilitante cronica altamente contagiosa causata dal Mycobacterium tuberculosis, un batterio che invade il corpo umano. Non è influenzata da età, sesso, razza, professione o regione geografica. Molti organi e sistemi del corpo umano possono essere colpiti dalla tubercolosi, tra cui la tubercolosi stessa è la più comune.
La tubercolosi è una malattia infettiva cronica causata dal Mycobacterium tuberculosis, che invade gli organi di tutto il corpo. Poiché la sede più comune dell'infezione è il polmone, viene spesso chiamata tubercolosi.
Oltre il 90% delle infezioni da tubercolosi si trasmette per via respiratoria. I pazienti affetti da tubercolosi si infettano tossendo, starnutendo o emettendo rumori forti, provocando l'espulsione di goccioline contenenti il batterio (chiamate in medicina microgocce) che vengono inalate da persone sane.
2. Trattamento dei pazienti affetti da tubercolosi
La terapia farmacologica è la pietra angolare del trattamento della tubercolosi. Rispetto ad altri tipi di infezioni batteriche, il trattamento della tubercolosi può richiedere più tempo. In caso di tubercolosi polmonare attiva, i farmaci antitubercolari devono essere assunti per almeno 6-9 mesi. I farmaci specifici e la durata del trattamento dipendono dall'età del paziente, dal suo stato di salute generale e dalla resistenza ai farmaci.
Quando i pazienti sono resistenti ai farmaci di prima linea, questi devono essere sostituiti con farmaci di seconda linea. I farmaci più comunemente usati per il trattamento della tubercolosi polmonare non resistente ai farmaci includono isoniazide (INH), rifampicina (RFP), etambutolo (EB), pirazinamide (PZA) e streptomicina (SM). Questi cinque farmaci sono definiti farmaci di prima linea e sono efficaci per oltre l'80% dei pazienti con tubercolosi polmonare di nuova infezione.
3 Domande e risposte sulla tubercolosi
D: La tubercolosi è curabile?
R: Il 90% dei pazienti affetti da tubercolosi polmonare può guarire se segue scrupolosamente la terapia e completa il ciclo di trattamento prescritto (6-9 mesi). Qualsiasi modifica al trattamento deve essere decisa dal medico. Se non si assumono i farmaci in tempo e non si completa il ciclo di trattamento, si rischia facilmente lo sviluppo di resistenza ai farmaci. Una volta che si manifesta la resistenza ai farmaci, il trattamento si prolunga e aumenta il rischio di fallimento terapeutico.
D: A cosa devono prestare attenzione i pazienti affetti da tubercolosi durante il trattamento?
A: Una volta diagnosticata la tubercolosi, è necessario iniziare al più presto un trattamento antitubercolare regolare, seguire i consigli del medico, assumere i farmaci puntualmente, sottoporsi a controlli periodici e acquisire fiducia. 1. Prestare attenzione al riposo e a un'alimentazione sana; 2. Curare l'igiene personale e coprire bocca e naso con un fazzoletto di carta quando si tossisce o si starnutisce; 3. Ridurre al minimo le uscite e indossare una mascherina quando è necessario uscire.
D: La tubercolosi è ancora contagiosa dopo la guarigione?
A: Dopo un trattamento standardizzato, l'infettività dei pazienti affetti da tubercolosi polmonare di solito diminuisce rapidamente. Dopo diverse settimane di trattamento, il numero di batteri della tubercolosi nell'espettorato si riduce significativamente. La maggior parte dei pazienti con tubercolosi polmonare non infettiva completa l'intero ciclo di trattamento secondo il piano terapeutico prescritto. Una volta raggiunta la guarigione, non si riscontrano più batteri della tubercolosi nell'espettorato, quindi il paziente non è più contagioso.
D: La tubercolosi è ancora contagiosa dopo la guarigione?
A: Dopo un trattamento standardizzato, l'infettività dei pazienti affetti da tubercolosi polmonare di solito diminuisce rapidamente. Dopo diverse settimane di trattamento, il numero di batteri della tubercolosi nell'espettorato si riduce significativamente. La maggior parte dei pazienti con tubercolosi polmonare non infettiva completa l'intero ciclo di trattamento secondo il piano terapeutico prescritto. Una volta raggiunta la guarigione, non si riscontrano più batteri della tubercolosi nell'espettorato, quindi il paziente non è più contagioso.
soluzione per la tubercolosi
Macro & Micro-Test offre i seguenti prodotti:
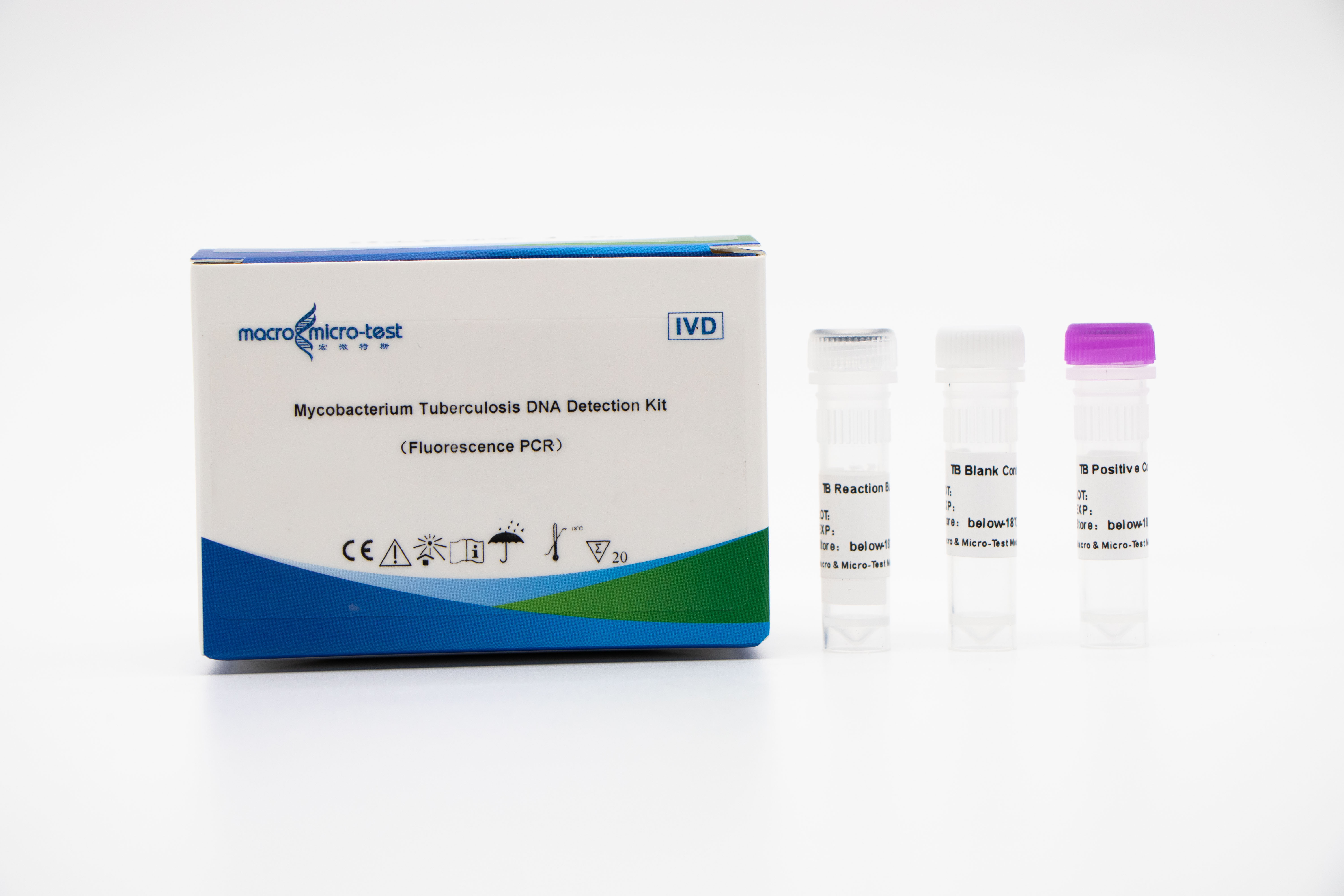
Rilevamento diacido nucleico MTB (Mycobacterium tuberculosis)
1. L'introduzione di un controllo di qualità di riferimento interno nel sistema consente di monitorare in modo completo il processo sperimentale e di garantirne la qualità.
2. L'amplificazione PCR e la sonda fluorescente possono essere combinate.
3. Elevata sensibilità: il limite minimo di rilevamento è di 1 batterio/mL.
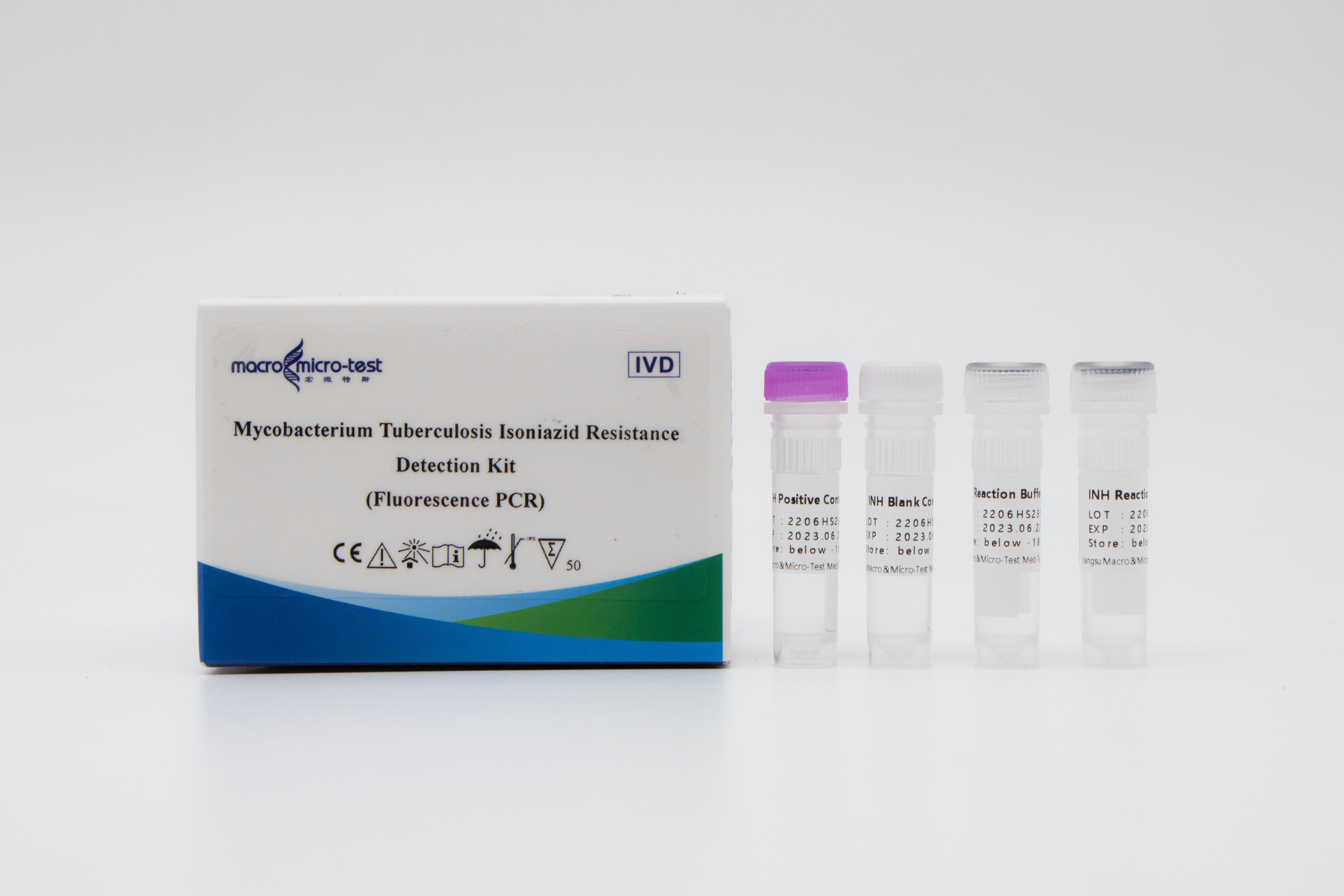
Rilevamento diresistenza all'isoniazide nel MTB
1. L'introduzione di un controllo di qualità di riferimento interno nel sistema consente di monitorare in modo completo il processo sperimentale e di garantirne la qualità.
2. È stato adottato un sistema di mutazione auto-migliorato per il blocco dell'amplificazione ed è stato adottato il metodo di combinazione della tecnologia ARMS con una sonda fluorescente.
3. Elevata sensibilità: il limite minimo di rilevamento è di 1000 batteri/mL e sono in grado di rilevare ceppi resistenti ai farmaci con una percentuale di mutanti pari o superiore all'1%.
4. Elevata specificità: non si verifica alcuna reazione crociata con le mutazioni dei quattro siti di resistenza ai farmaci (511, 516, 526 e 531) del gene rpoB.
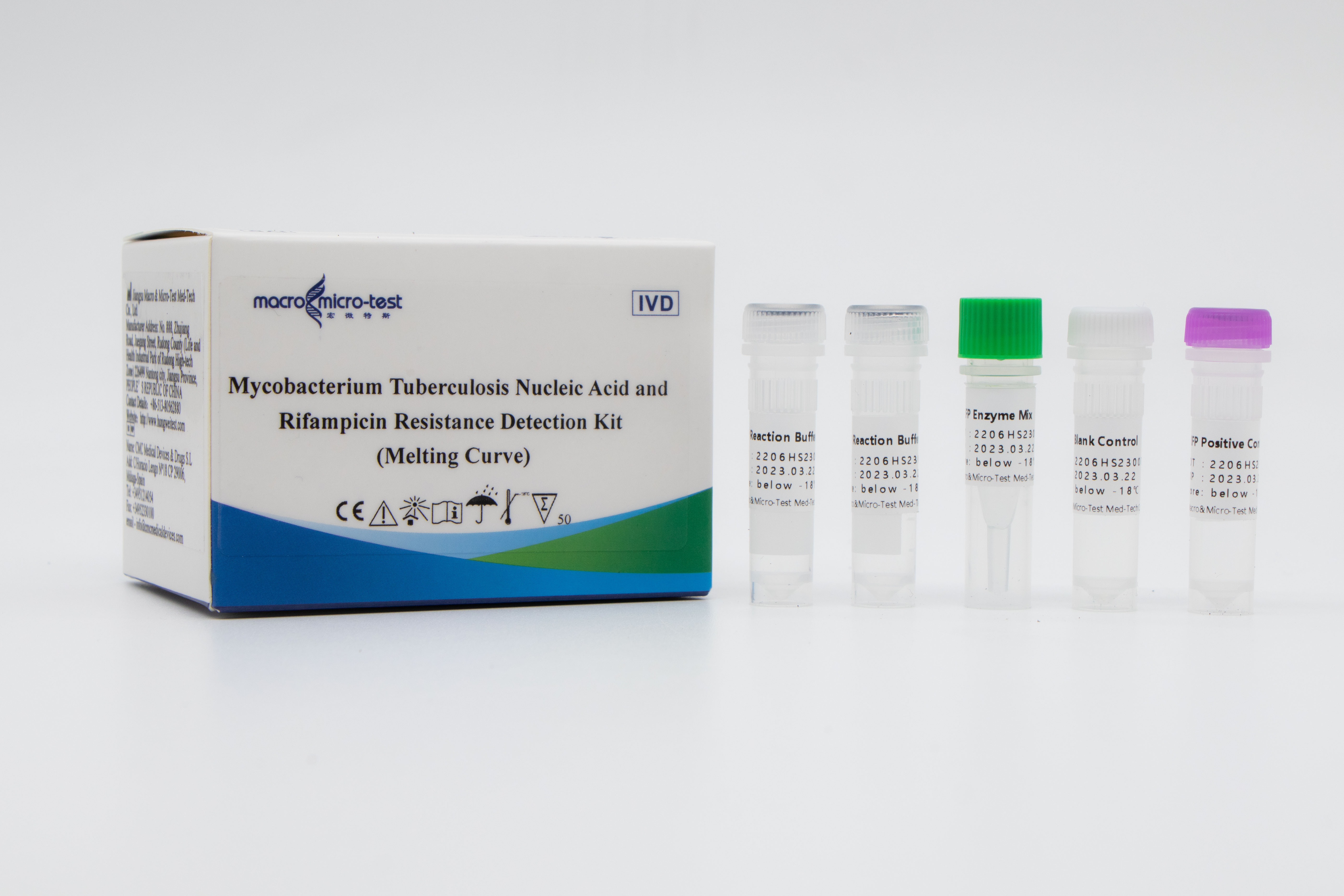
Rilevamento delle mutazioni diResistenza al MTB e alla rifampicina
1. L'introduzione di un controllo di qualità di riferimento interno nel sistema consente di monitorare in modo completo il processo sperimentale e di garantirne la qualità.
2. Per la rilevazione dell'amplificazione in vitro è stato utilizzato il metodo della curva di fusione combinato con una sonda fluorescente chiusa contenente basi di RNA.
3. Elevata sensibilità: il limite minimo di rilevamento è di 50 batteri/mL.
4. Elevata specificità: nessuna reazione crociata con il genoma umano, altri micobatteri non tubercolari e agenti patogeni della polmonite; sono stati rilevati siti di mutazione di altri geni di resistenza ai farmaci del Mycobacterium tuberculosis di tipo selvatico, come katG 315G>C\A e InhA -15 C>T, e i risultati non hanno mostrato alcuna reazione crociata.
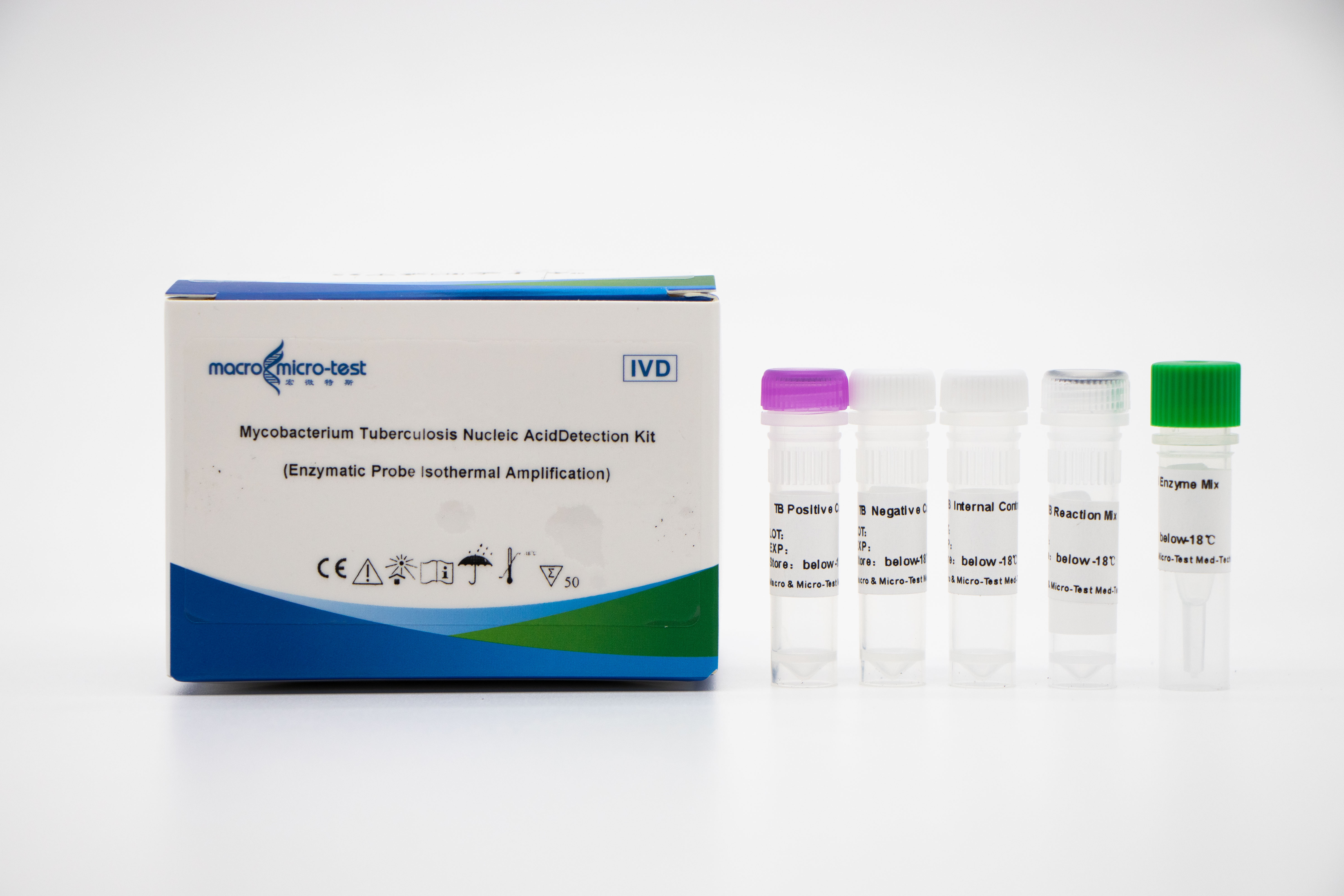
Rilevamento dell'acido nucleico di MTB (EPIA)
1. L'introduzione di un controllo di qualità di riferimento interno nel sistema consente di monitorare in modo completo il processo sperimentale e di garantirne la qualità.
2. Viene adottato il metodo di amplificazione a temperatura costante della sonda di digestione enzimatica, il che riduce i tempi di rilevamento e consente di ottenere il risultato in 30 minuti.
3. In combinazione con l'agente di rilascio del campione Macro & Micro-Test e l'analizzatore di amplificazione degli acidi nucleici a temperatura costante Macro & Micro-Test, è facile da usare e adatto a diverse situazioni.
4. Elevata sensibilità: il limite minimo di rilevamento è di 1000 copie/mL.
5. Elevata specificità: non si verifica alcuna reazione crociata con altri micobatteri del complesso dei micobatteri non tubercolari (come Mycobacterium kansas, Mycobacterium sukarnica, Mycobacterium marinum, ecc.) e altri agenti patogeni (come Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, ecc.).
Data di pubblicazione: 22 marzo 2024